Die Borderline-Persönlichkeitsstörung ist nicht nur für die Betroffenen selbst eine enorme Belastung, sondern stellt auch für Angehörige, Partner und Therapeuten eine große Herausforderung dar.
Wenn du selbst oder jemand in deinem Umfeld an Borderline erkrankt ist, solltest du als erstes alles darüber lernen. Dieser Artikel gibt dir dafür eine solide Basis und zeigt dir, wo du weiterführende Hilfe bekommen kannst.
Definition: Was ist eine Borderline-Persönlichkeitsstörung?
Borderline beschreibt eine schwerwiegende Persönlichkeitsstörung mit ausgeprägter emotionaler Instabilität, gestörtem Selbstbild und Ich-Erleben, Impulsivität und großen Problemen in zwischenmenschlichen Beziehungen. Die Betroffenen sind innerlich hin und hergerissen zwischen ihrem Wunsch, geliebt zu werden und ihrem schwankenden Gefühl, nicht liebenswert zu sein. Zu den Symptomen gehören u.a. Selbstverletzungen zum Abbau innerer Spannungen, Hochrisikoverhalten, sowie Drogenmissbrauch.
Borderliner leben in Extremen und pendeln häufig zwischen "nur gut" und "nur schlecht". Das betrifft vor allem die Wahrnehmung ihrer Mitmenschen. Im einen Moment idealisieren sie ihr Gegenüber. Im nächsten Moment reicht eine Kleinigkeit und sie stürzen den anderen vom Thron. Er wird dann in ihrer Wahrnehmung "nur schlecht". Borderline-Erkrankten fehlen die Zwischentöne des Lebens. Ihr Denken schwingt zwischen den Polen hin und her. Im Raum dazwischen halten sie sich selten auf.
Diese innere Zerrissenheit führt zu so starken inneren Spannungen, dass Borderline-Erkrankte zu allen Mitteln greifen, um sie zu reduzieren. Zu den häufigsten Methoden zählen Selbstverletzungen wie das Ritzen der Haut, Risikoverhalten wie das Balancieren auf Brückengeländern und der Missbrauch von Drogen.
Durch ihre Angst, verlassen und abgelehnt zu werden, verzerren Borderliner in ihren Gedanken häufig das Verhalten ihrer Mitmenschen und interpretieren es auf eine Weise, die ihre Verlustangst aktiviert In der Folge können sie sehr impulsiv und feindselig reagieren, was ihre Beziehungen in der Regel stark belastet.
Was bedeutet Borderline?
Borderline bedeutet Grenzlinie. Der Begriff geht auf den Psychiater Charles H. Hughes (1884) zurück, der mit "borderland" psychische Auffälligkeiten im Grenzbereich zwischen Gesundheit und psychischer Krankheit beschrieb. 1938 wurden dann von Adolph Stern die meisten der heute als Borderline-Persönlichkeitsstörung bekannten Symptome in der so genannten "border line group" zusammengefasst.
Im Denken der zu dieser Zeit sehr populären und durch Sigmund Freud und andere geprägten Psychoanalyse, wurden damit psychische Erkrankungen auf der Grenzlinie zwischen Neurose (erhaltener Realitätsbezug, verstehbar, einfühlbar, behandelbar) und Psychose (fehlender Realitätsbezug, bedingt bis gar nicht verstehbar, kaum bis gar nicht einfühlbar, kaum bis gar nicht behandelbar) beschrieben.
Der Pschyrembel definiert die Borderline-Persönlichkeitsstörung als:

Borderline-Definition
"Spezifische Persönlichkeitsstörung, die durch ein instabiles Selbstbild sowie eine gestörte Affektregulation mit rasch auftretenden Anspannungszuständen gekennzeichnet ist. Die Diagnose erfolgt anhand von strukturierten klinischen Interviews, die Behandlung überwiegend psychotherapeutisch. Selbstschädigendes und suizidales Verhalten verkomplizieren die Therapie. Chronische Verläufe sind häufig."
Die Borderline-Persönlichkeitsstörung (BPS) zählt zu den so genannten Cluster-B-Persönlichkeitsstörungen. Hierzu gehören neben der Borderline-Persönlichkeitsstörung auch die:
Unter dem Cluster B werden im amerikanischen Diagnosemanual DSM-V Persönlichkeitsstörungen zusammengefasst, die mit Launenhaftigkeit, emotionalen Auffälligkeiten, Impulsivität und unkontrollierbarer Wut einhergehen. Menschen mit einer Cluster-B-Persönlichkeitsstörung haben häufig große Probleme in ihren Beziehungen, wie beispielsweise ein gestörtes Nähe-Distanz-Verhältnis. Zusätzlich sind bei den entsprechenden Erkrankungen das Selbstbild und das Selbstwertgefühl beeinträchtigt.
Diagnose und Klinik der Borderline-Störung
Ich halte mich hier an die Kriterien des in den USA verwendeten Diagnosemanuals DSM-V, da es das Erscheinungsbild der Borderline-Persönlichkeitsstörung detaillierter und ausführlicher beschreibt, als die in Deutschland aktuell noch gebräuchliche ICD-10-GM. Die wesentlichen Kriterien unterscheiden sich ohnehin nicht, da es sich ja um das gleiche Störungsbild handelt. (Zum Ausklappen auf die drei Punkte rechts klicken)
Ein tiefgreifendes Muster von Instabilität in zwischenmenschlichen Beziehungen, im Selbstbild und in den Affekten sowie von deutlicher Impulsivität. Der Beginn liegt im frühen Erwachsenenalter, und das Muster zeigt sich in verschiedenen Situationen. Mindestens fünf der folgenden Kriterien müssen erfüllt sein:
- 1Verzweifeltes Bemühen, tatsächliches oder vermutetes Verlassenwerden zu vermeiden. (Beachte: Hier werden keine suizidalen oder selbstverletzenden Handlungen berücksichtigt, die in Kriterium 5 enthalten sind.)
- 2Ein Muster instabiler und intensiver zwischenmenschlicher Beziehungen, das durch einen Wechsel zwischen den Extremen der Idealisierung und Entwertung gekennzeichnet ist.
- 3Identitätsstörung: ausgeprägte und andauernde Instabilität des Selbstbildes oder der Selbstwahrnehmung.
- 4Impulsivität in mindestens zwei potenziell selbstschädigenden Bereichen (Geldausgeben, Sexualität, Substanzmissbrauch, rücksichtsloses Fahren, "Essanfälle"). (Beachte: Hier werden keine suizidalen oder selbstverletzenden Handlungen berücksichtigt, die in Kriterium 5 enthalten sind.)
- 5Wiederholte suizidale Handlungen, Selbstmordandeutungen oder -drohungen oder Selbstverletzungsverhalten.
- 6Affektive Instabilität infolge einer ausgeprägten Reaktivität der Stimmung (z. B. hochgradige episodische Dysphorie, Reizbarkeit oder Angst, wobei diese Verstimmungen gewöhnlich einige Stunden und nur selten mehr als einige Tage andauern).
- 7Chronische Gefühle von Leere.
- 8Unangemessene heftige Wut oder Schwierigkeiten, die Wut zu kontrollieren (z. B. häufige Wutausbrüche, andauernde Wut, wiederholte körperliche Auseinandersetzungen).
- 9Vorübergehende, durch Belastungen ausgelöste paranoide Vorstellungen oder schwere dissoziative Symptome.
Zwei Formen: Impulsiver Typus und Borderline-Störung
Im Diagnoseschlüssel der WHO, der auch in Deutschland gilt, wird die Borderline-Persönlichkeitsstörung unter dem Begriff der "Emotional instabilen Persönlichkeitsstörung" abgelegt, wobei hier zwei Typen unterschieden werden. Ein "Impulsiver Typus" und die eigentliche Borderline-Erkrankung, als "Emotional instabile Persönlichkeitsstörung vom Borderline-Typ".
Hier findest du die Diagnosekriterien nach ICD 10-GM: Kapitel F60.31 Emotional instabile Persönlichkeitsstörung vom Borderline-Typ.
Wie häufig sind Borderline-Störungen?
Anteil Borderliner an Gesamtbevölkerung der BRD
Borderline in Zahlen
Geschlechterverteilung Borderline-Erkrankter
Frauenanteil stationär behandelter Borderliner
Anteil aller stationären Patienten in der BRD
Die Borderline-Persönlichkeitsstörung kommt relativ häufig vor. Man geht davon aus, dass etwa 3% der Bevölkerung betroffen sind. Das sind allein in Deutschland rund 2,5 Millionen Menschen.
Zur Verteilung zwischen betroffenen Männern und Frauen gibt es unterschiedliche Zahlen. Man kann wohl davon ausgehen, dass beide Geschlechter etwa gleichhäufig von der Borderline-Persönlichkeitsstörung betroffen sind. Dagegen liegt die Rate der stationär behandelten Frauen mit Borderline-Persönlichkeitsstörung bei etwa 75%.
Ca. 20% aller Patienten in den ambulanten Psychiatriestationen Deutschlands sind Borderline-Patienten. In den meisten Fällen sind sie dort sicher aufgrund ihrer Borderline-Erkrankung. In manchen Fällen jedoch auch wegen anderer psychiatrischer Leiden, denn Borderliner haben häufig mit psychischen Begleiterkrankungen (Komorbiditäten) zu kämpfen.
Wie zeigt sich eine Borderline-Persönlichkeitsstörung?
Wie alle Persönlichkeitsstörungen zeigt auch die Borderline-Persönlichkeitsstörung viele verschiedene Erscheinungsformen und Schweregrade, die beim Einzelnen im Laufe seines Lebens variieren können. Nicht jeder Borderliner weist alle Symptome der Erkrankung auf und es können große Unterschiede in der Ausprägung der Symptome verschiedener Borderliner bestehen.
Die folgende Liste fasst einige Symptome zusammen, die bei den meisten Betroffenen auftreten. Darunter findest du weiterführende Beschreibungen und zusätzliche Symptome, die ebenfalls zum Spektrum der Borderline-Persönlichkeitsstörung gehören, jedoch beim Einzelnen fehlen können.
Vorher aber noch:
Eine kurze Bitte an dich: Die Informationen auf dieser Seite sind nicht dazu gedacht, dich selbst oder andere zu "diagnostizieren". Das bleibt speziell ausgebildeten Fachkräften wie klinischen Psychologen und Psychiatern vorbehalten und hätte auch wenig Nutzen für den Alltag. Die hier angebotenen Informationen können dir als Hinweise dienen und helfen, dich im Zweifelsfall angemessen zu verhalten und Schaden abzuwenden. Kommst du aufgrund dessen, was du hier oder anderswo gelesen und gelernt hast zu dem Schluss, dass es sich bei einem anderen um eine Borderlinerin, einen Narzissten oder dergleichen handeln könnte, dann sieh es bitte nicht als Diagnose sondern als "Arbeitshypothese" an. Vielen Dank!
Störung der Gefühlsregulation
Borderliner haben enorme Schwierigkeiten, ihre Emotionen angemessen zu regulieren. Sie fühlen sich oft innerlich zerrissen und erleben sich als Opfer ihrer sprunghaften Gefühlsschwankungen. Meist reichen geringste Anlässe und ihre Stimmung kippt.
Die meisten Menschen mit Borderline-Persönlichkeitsstörung haben eine dysphorische Grundgestimmtheit, von der die Gefühlsschwankungen ausgehen und zu der sie wieder zurückkehren. All dies führt zu enormer innerer Anspannung.
Starke innere Anspannung
Borderliner erleben eine nahezu chronische innere Anspannungszustände mit variierenden Spannungsspitzen. Diese halten oft nur für wenige Stunden an, können jedoch in ihrer Intensität und Wechselhaftigkeit stark kräftezehrend sein. Nicht nur für die Borderline-Erkrankten selbst, sondern auch für das Umfeld.
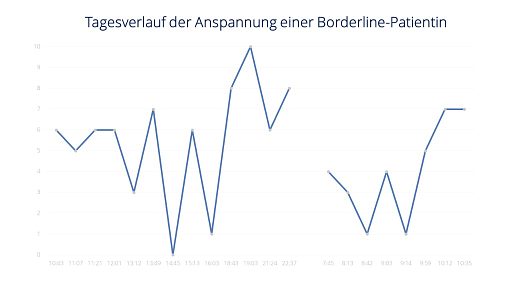
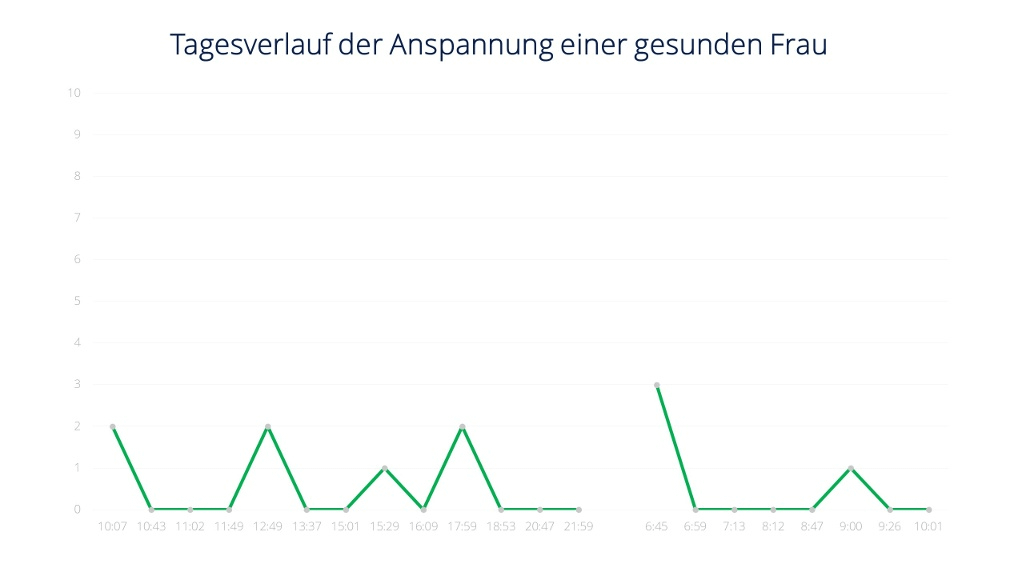
Hier siehst du exemplarisch zwei Charts, die auf den Selbsteinschätzungen einer Borderline-Patientin in einer ambulanten Psychotherapie und der einer gesunden Frau als Vergleichsperson basieren. Darin kannst du deutlich die Unterschiede in der Ausprägung und dem schnellen Wechsel der Intensität der Emotionen zwischen der Borderline-Patientin und der gesunden Frau erkennen.
Beide wurden gebeten, im Laufe des Tages immer wieder ihre innere Anspannung zu dokumentieren. Das Bild der Borderlinerin weist viele starke Ausschläge bis zum Maximalwert von 10 auf. Die Anspannung von einem Messpunkt zum Nächsten unterliegt teilweise enormen Schwankungen von bis zu 7 Punkten Differenz.
Dagegen erreicht das Bild der gesunden Vergleichsperson nur den Maximalwert von 3. Ebenso die größte Distanz zwischen zwei Punkten. Es gibt insgesamt deutlich weniger Ausschläge mit geringeren Amplituden. Bis auf einen Wert liegt die Anspannung die meiste Zeit zwischen 0 und 2, was völlig normale und gesunde Werte sind.
(Grafik: angelehnt an Bohus & Reicherzer 2020*2)
Mangelhafte Impulskontrolle und emotionale Instabilität
Durch ihre großen Probleme, die eigenen Gefühle zu regulieren, stehen Menschen mit einer Borderline-Persönlichkeitsstörung unter enormer innerer Anspannung, die sie irgendwie wieder loszuwerden versuchen. Ein mögliches Ventil ist dabei die Wut, die sich sowohl gegen sich selbst, gegen Gegenstände, vor allem aber gegen andere Menschen richten kann.
Insbesondere gegen Menschen, die der Borderline-Erkrankten wichtig sind. Denn Borderliner haben enorme Verlustängste. Sie befürchten permanent, verlassen oder abgewiesen zu werden. Sie "untersuchen" durchgängig das Verhalten ihrer Mitmenschen auf Anzeichen dafür, dass diese sie verlassen könnten.
Typisch ist auch, dass Borderliner emotional eine extrem kurze Zündschnur haben. Bereits Kleinigkeiten können sie aus der Fassung bringen. Sie besitzen nur eine sehr geringe Frustrationstoleranz. Die Wut und emotionale Instabilität können als Verteidigungsmaßnahmen gegen die tief sitzenden Selbstunsicherheiten und das mangelnde Selbstwertgefühl von Borderlinern aufgefasst werden.
Die ausagierten Aggressionen dienen dabei als Abwehr gegen innere Ängste und Ohnmachtsgefühle. Aus diesem Wechselspiel resultiert zum Teil auch der oft chaotische Lebenslauf von Borderline-Patienten. Ihre Instabilität zieht sich durch alle Lebensbereiche und betrifft das Berufsleben ebenso wie die Wohnorte, Beziehungshistorie oder sexuelle Ausrichtung.
Diese Instabilität und mangelnde Impulskontrolle belasten die Beziehungen von Borderlinern stark, denn die meisten Menschen haben große Probleme, mit dem Verhalten von Borderline-Erkrankten zurecht zu kommen.
Viele werden sich auch berechtigterweise fragen, warum sie sich das überhaupt antun wollen. Vor allem, wenn kein Verwandtschaftsverhältnis zu der Borderlinerin / dem Borderliner besteht.
Selbstverletzendes Verhalten zum Spannungsabbau oder um sich selbst zu spüren
Selbstverletzungen sind bezeichnend für Borderliner. Sie dienen dazu, innere Spannungen durch Fokussierung auf den Schmerz abzubauen. Beispielsweise indem die Haut mit einer Rasierklinge geritzt wird, bis das Blut fließt. Dabei zeigt sich, dass viele Borderliner ein gestörtes Schmerzempfinden haben. Häufig werden diese Selbstverletzungen als entlastend wahrgenommen und können sie zur Sucht werden.
Zum Spannungsabbau wird neben der Selbstverletzung auch auf Hochrisikoverhalten zurückgegriffen. Dabei handelt es sich um Verhaltensweisen, die stark ablenkend wirken und mit einem hohen Adrenalin- und Dopamin Spiegel einhergehen.
Dazu zählen riskantes Fahren mit dem Auto oder Motorrad, Balancieren auf Brückengeländern, Extremsportarten, Promiskuität mit oft extremen Praktiken und ungeschütztem Geschlechtsverkehr, Drogenmissbrauch und Suchtverhalten wie Shoppingsucht, Spielsucht, Sexsucht, etc.
Manchmal führen diese Selbstverletzungen oder das Hochrisikoverhalten bei Borderlinern ungewollt zur Selbsttötung. dabei handelt es sich dann meist um außer Kontrolle geratene Blutungen, schwere Unfälle mit dem Auto oder Stürz beim Balancieren in großen Höhen. Hier lagen jedoch in den meisten Fällen keine Suizidabsichten vor. (Siehe auch hier.)
In anderen Fällen greifen Borderliner auf derartige Verhaltensweisen zurück, wenn sie versuchen, sich dadurch wieder selbst zu spüren, weil das Gefühl der inneren Leere unerträglich geworden ist oder um einen Zustand der Dissoziation zu durchbrechen.
Selbstbild- und Selbstwertstörung
Borderline-Erkrankte leiden häufig auch an einer Identitätsstörung. Ihr Selbstbild ist auffällig instabil und scheint über keinen gefestigten Kern zu verfügen. Hierzu passt auch das starke Gefühl innerer Leere, von dem Borderliner häufig berichten. Ihre Selbstwahrnehmung schwankt. Im einen Moment erleben sie sich als gut, im nächsten Moment hassen sie sich selbst.
Ziele, berufliche Pläne, Studien- oder Ausbildungsplätze, politische oder religiöse Ansichten, Wertvorstellungen, Vorlieben beim Essen, Weltanschauungen oder die sexuelle Orientierung können sich bei Menschen mit einer Borderline-Persönlichkeitsstörung von einem Moment auf den anderen grundlegend verändern. Dabei kehren sie manchmal, aber nicht immer, später wieder zu ihren ursprünglichen Ansichten und Vorlieben zurück.
Instabilität in allen Erlebens- und Lebensbereichen ist eines der bezeichnenden Merkmale der Borderline-Persönlichkeitsstörung. Dabei neigen die Betroffenen häufig dazu, alle Lebensbereiche zu destabilisieren und vollständiges Chaos anzurichten, wenn in einem Lebensbereich etwas schief geht.
Es ist nicht ungewöhnlich, dass ein Borderliner seine Familie verlässt und ein ganz neues Leben startet, wenn ihm auf der Arbeit gekündigt wird, oder eine Borderlinerin ihre Ausbildungsstelle hinschmeißt, wenn sie von ihrem Freund verlassen wurde.
In diesem Verhalten liegt etwas Selbstzerstörerisches. Dennoch scheinen viele Borderliner damit die Hoffnung auf einen radikalen Neuanfang zu verbinden. Sie machen Tabula rasa und brechen alle Brücken zu ihrem alten Leben ab. Sie wollen dann alles hinter sich lassen und ohne Altlasten ein ganz neues Leben beginnen. Leider nehmen sie ihre alten Muster auch in dieses neue Leben mit, wodurch sie von ihren Problemen "verfolgt" werden.
Die häufig mit der Borderline-Erkrankung einhergehende Identitätsstörung führt dazu, dass Betroffene kaum ein Gefühl dafür haben, wer sie wirklich sind. Manche können nicht einmal sagen, was ihnen gefällt oder was sie mögen sondern höchstens benennen, was sie gar nicht leiden können.
Selbstbild- und Selbstwertstörung
Die über den Tag verteilte Emotionskurve einer Borderlinerin oder eines Borderliners gleicht dem Ritt auf einem Rodeobullen. Die erlebte Gefühlsspanne reicht dabei von Wut, Verzweiflung, Überforderung, Hass, Verliebtheit, Freude, Angst bis hin zu Überschwang und depressiven Verstimmungen.
Typisch für die Borderline-Persönlichkeitsstörung ist, dass diese Gefühlszustände in der Regel deutlich kürzer anhalten, als bei anderen psychischen Erkrankungen.
Erlebt eine Borderlinerin beispielsweise eine depressive Episode, so ist diese oft nach ein paar Stunden, spätestens jedoch nach wenigen Tagen vorbei, während sie bei der "richtigen" Depression (major depressive disorder) mindestens zwei Wochen, oft sogar Monate oder Jahre anhält.
Nach emotionalen Ausbrüchen bleiben aber häufig innere Anspannung und Schuldgefühle zurück, die den Druck im Kessel zusätzlich erhöhen und Rückfälle wahrscheinlich machen.
Probleme in Beziehungen
Borderliner schwanken in ihren zwischenmenschlichen Beziehungen durchgehend zwischen Idealisierung und Abwertung. Für sie ist ein Gegenüber entweder "nur gut" oder "nur schlecht". Ein Borderliner weiß zwar rational, dass Menschen viele Facetten haben und niemand nur gute oder nur schlechte Eigenschaften hat.
Doch in dem Moment, da seine Ängste getriggert sind oder er durch die Hoffnung auf Liebe und Zuwendung getrieben wird, nach der sie sich schon ihr Leben lang sehnt, verliert ein Borderline-Erkrankter alle Zwischentöne in der Wahrnehmung seines Gegenübers.
Da die Stimmungen von Borderlinern binnen Sekunden kippen können, sind viele ihrer Beziehungen ebenso instabil, wie ihr Gefühlshaushalt. Im Berufsleben ecken sie wegen ihrer Emotionsausbrüchen oft an und ihre Partnerschaften gleichen häufig wahren Kampfbeziehungen. Grundlage für die meisten Wutausbrüche ist die große Angst von Menschen mit Borderline-Persönlichkeitsstörung, zurückgewiesen und verlassen zu werden.
Permanente Verlustangst führt zu belastendem Misstrauen und fehlenden Grenzen
Diese Verlustangst führt in Verbindung mit dem kaum ausgeprägten Gefühl für ihre eigene Identität oft dazu, dass sie in Partnerschaften bereit sind, nahezu alles mitzumachen, damit der Partner nicht geht. Besonders wenn die Schuldgefühle aufgrund ihres Verhaltens die Angst befeuern, dass der Partner es nicht mehr lange mit ihnen aushält.
Hier entsteht ein Teufelskreis. Denn je größer die Bereitschaft ist, sich aus Verlustangst zu unterwerfen, desto stärker wird die durch Wut geprägte Gegenreaktion im Anschluss ausfallen. Das Wissen um die eigene Überreaktion triggert erneut die Verlustangst und löst Schuldgefühle aus.
Darüber hinaus haben Borderliner hohe Erwartungen an ihre Mitmenschen, besonders an ihre Partner. Sie setzen zum Beispiel voraus, dass diese in jedem Moment wissen, wie es ihnen geht und angemessen und rücksichtsvoll auf ihre Stimmungen reagieren. Natürlich können und wollen nur die wenigsten Partner diese hohen Erwartungen auch erfüllen.
Hinzu kommt, dass Borderliner andere brauchen, um ihre Stimmungen zu regulieren. Sie benötigen es, dass ihr Umfeld angemessen auf sie reagiert und ihre Beziehungsbedürfnisse erfüllt. Andernfalls kippt ihre Stimmung sehr schnell, das sie in sich selbst kein tragendes Fundament finden.
Verzerrte Wahrnehmung der Verhaltensweisen und Absichten anderer
Die enorme Verlustangst führt bei Borderlinern auch dazu, dass sie wie ein Radargerät permanent die Verhaltensweisen ihrer Mitmenschen auf Anzeichen dafür abscannen, ob sie von diesen abgelehnt oder verlassen werden könnten. Sie interpretieren häufig in die kleinsten Auffälligkeiten böse Absichten des Gegenübers hinein.
Dann unterstellen sie anderen Dinge, von denen sie Angst haben, dass sie wahr sein könnten. Diese Unterstellungen fühlen sich für die betroffenen Borderliner in dem Moment plausibel an, doch entsprechen oft nicht der Realität. Zumindest nicht zu Anfang. Denn mit der Zeit führt ihr enorm misstrauisches Verhalten schnell dazu, dass die Partner von Borderline-Erkrankten wirklich nicht mehr können und sich abwenden.
Für diese scheint sich dann wieder zu bestätigen, dass sie allen Grund zum Misstrauen hatten, wodurch sich die zugrundeliegenden Ängste und Glaubenssätze zusätzlich verstärken. Ein weiterer für Borderliner typischer Teufelskreis.
Borderliner haben unter anderem eine enorme Verunsicherung in ihrem Beziehungs-Bedürfnis nach Vergewisserung:
Dissoziation
Dissoziation ist ein Phänomen, das sowohl bei einer tiefen Trance vorkommt und zum Beispiel durch Hypnose induziert werden kann, als auch einen Schutzmechanismus unserer Psyche darstellt. Als solcher hilft er uns, traumatisches Erleben abzuspalten. Wir nehmen die Situation nicht mehr bewusst wahr und fühlen uns, als würde alles einem anderen geschehen. Wir schauen dann gewissermaßen unbeteiligt von hinter einer dicken Glasscheibe zu.
Da viele Borderliner traumatische Erfahrungen gemacht haben, kommt Dissoziation bei der Borderline-Persönlichkeitsstörung sehr häufig vor. Auslöser, die mit dem erlebten Trauma verbunden oder damit assoziiert sind, werden von den Betroffenen als Trigger erlebt, die in der Gegenwart eine erneute Dissoziation hervorrufen können. Wer dissoziiert, der beamt sich aus der aktuellen Situation. Häufig bestehen hinterher Erinnerungslücken an die Zeit der Dissoziation.
Erlebt ein Borderline-Erkrankter einen Zustand der Dissoziation, ist er oft nicht mehr in der Lage zu sprechen oder sich koordiniert zu bewegen. Diese Zustände werden als sehr unangenehm und bedrohlich erlebt, sodass viele Borderliner zu den bewährten Methoden der Selbstverletzung greifen, um sich wieder zu spüren und "in ihren Körper zurückzukehren".
Derealisation / Depersonalisation
Auch Zustände der Derealisation und Depersonalisation gehören zu den dissoziativen Zuständen und kommen im Rahmen der Borderline-Persönlichkeitsstörung häufig vor.
Bei der Derealisation empfinden die Betroffenen ihre Umgebung als fremdartig oder verändert. Im Rahmen der Depersonalisation fühlen sie sich von ihrem eigenen Ich entfremdet. Ihre Gedanken und Gefühle scheinen dann nicht zu ihnen zu gehören. Sie fühlen sich fremd an. Das eigen Erleben wirkt losgelöst vom aktuellen Erleben.
Innere Leere und Stimulationshunger
Borderliner erleben nicht nur Gefühle hoher Anspannung, sondern empfinden häufig auch eine ausgeprägte innere Leere. Sie können dann nicht sagen, wer sie sind oder was sie ausmacht. Deshalb zählt man die Borderline-Persönlichkeitsstörung auch zu den so genannten "Ich-Störungen" oder "Identitäts-Störungen".
Durch das Gefühl der inneren Leere langweilen sich Borderliner sehr schnell. Sie haben Schwierigkeiten, sich längere Zeit auf eine Tätigkeit zu konzentrieren. Die Langeweile führt zum Stimulationshunger, dem sie mit allen möglichen Aktivitäten begegnen, die häufig unproduktiv oder gar schädlich sind. Hierzu zählen vor allem Süchte aller Art.
Zu den häufigsten gehören der Drogen- und Alkoholmissbrauch oder die (Computer-)Spielsucht. Viele Borderliner sind auch sportsüchtig und betreiben oft nicht nur extrem gefährliche Sportarten, sondern gehen auch bei "gewöhnlichen" Sportarten über ihre Grenzen und suchen die Extreme. So finden sich Schätzungen zufolge unter Triathleten und Freeclimbern überdurchschnittlich viele Borderline-Erkrankte.
Hochrisikoverhalten und Kriminalität
Durch ihren Stimulationshunger, die fehlende Impulskontrolle und die teils extremen Wutausbrüche, geraten viele Menschen mit einer Borderline-Persönlichkeitsstörung früher oder später mit dem Gesetz in Konflikt. Viele immer und immer wieder. Die Palette reicht hier von chronischem Schulschwänzen über Diebstahl und Drogendelikte, Fahren unter Alkoholeinfluss oder ohne Führerschein bis hin zu Gewalttaten, die besonders bei Borderline meist im Affekt begangen werden.
Suizid, Suizidversuche und Parasuizid bei Borderlinern
Häufig enden Menschen mit einer Borderline-Persönlichkeitsstörung zeitweise in der geschlossenen Psychiatrie und müssen durch Fixierung und Sedierung daran gehindert werden, sich selbst das Leben zu nehmen.
Die Suizidrate von Borderlinern liegt bei erschreckenden 5 - 10%. Die meisten Selbsttötungen von Borderlinern finden zwischen dem 20. - 30. Lebensjahr statt. Diese hohen Zahlen sind ein deutlicher Hinweis auf die große seelische Not von Menschen mit Borderline-Persönlichkeitsstörung.
Diese Zahl bildet jedoch nur die "erfolgreichen" Suizidversuche ab, denn ca. 60% aller erfassten Borderliner haben mindestens einmal in ihrem Leben versucht, sich umzubringen. Einige Borderliner haben Dutzende Suizidversuche hinter sich. Bei vielen Patienten kommt es auch zum so genannten Parasuizid. Das sind absichtlich selbstschädigende Verhaltensweisen ohne oder mit nur geringfügiger Intention, sich damit umzubringen.
Selbstverletzungen bei Borderlinern sind meist keine Suizidversuche
Häufig werden Selbstverletzungen bei Borderlinern als Suizidversuche fehlgedeutet oder Hochrisikoverhalten mit Todessehnsucht gleichgesetzt. In der Regel ist das falsch. Selbstverletzungen haben bei Borderlinern verschiedene Funktionen.
Zum einen dienen sie der Reduzierung innerer Spannungszustände. Darüber hinaus sind sie ein Mittel, das Gefühl der oft starken innere Leeren nicht wahrnehmen zu müssen oder dissoziative Zustände zu durchbrechen und über den Schmerzreiz bzw. den Adrenalinkick wieder zurück in den eigenen Körper zu finden und sich selbst wieder zu spüren.
Dennoch enden Hochrisikoverhalten wie das Balancieren auf Brückengeländern oder Selbstverletzungen, die zu stark ausgefallen sind und sich nicht mehr kontrollieren lassen, für manche Borderliner tödlich. Diese Fälle sind tragisch, denn meist lag überhaupt keine Selbsttötungsabsicht vor.
Suizidrisiko bei Borderlinern einschätzen
Anhaltspunkte zur Einschätzung des tatsächlichen Suizidrisikos bietet das präsuizidale Syndrom nach Erwin Ringel, das in drei Stadien eingeteilt ist. Doch selbst wenn es nach diesem oder anderen Schemata nicht wahrscheinlich erscheint, dass der Betreffende sich umbringen wird, ist jede Suizidankündigung unbedingt ernst zu nehmen!
Natürlich dürfen Suizidandrohungen nicht zur emotionalen Erpressung ausgesprochen werden, was leider allzu häufig geschieht. Nicht nur bei Borderlinern. Niemand muss sich durch Suizidandrohungen erpressen lassen. Aber es kann durchaus berechtigt sein, psychiatrisch geschulte Fachkräfte einzuschalten, wie etwa einen Notarzt, die Telefonseelsorge oder den zuständigen sozialpsychiatrischen Dienst.
Eine gute Übersicht, wie du dich bei einem akuten psychiatrischen Notfall verhalten solltest und wer dir weiterhilft, egal ob du selbst oder jemand in deinem Umfeld betroffen ist, findest du hier.
Das präsuizidale Syndrom nach Ringel
- Einengung: Die Betroffenen ziehen sich vom Leben und aus ihren sozialen Kontakten zurück. Durch überwältigende Gefühle der Beeinträchtigung und Ohnmacht engt sich das Denken immer mehr ein und dreht sich am Ende fast ausschließlich um die Beschäftigung mit dem Suizid. Dieser erscheint wie eine Lösung für die eigenen Probleme, sodass die gedankliche Beschäftigung damit häufig als entlastend erlebt wird.
- Aggressionshemmung / Aggressionsumkehr: In diesem Stadium werden die Aggressionen, die sich eigentlich gegen andere richten, umgeleitet und gegen sich selbst gewendet.
- Suizidankündigung: Das dritte Stadium äußert sich durch konkrete und sehr detaillierte Suizidfantasien. Häufig aber nicht immer wird der Suizid im Laufe dieser Phase angekündigt. Als besonders gefährlich gilt es, wenn Menschen in diesem Stadium besonders gefasst, abgeklärt und ruhig wirken.
Häufige Begleiterkrankungen (Komorbiditäten) bei Borderline
Die Borderline-Persönlichkeitsstörung tritt fast immer mit einer oder mehreren psychischen Begleiterkrankungen auf. In der Tabelle findest du einen Überblick über die Häufigkeit, in der diese so genannten Komorbiditäten gemeinsam mit der Borderline-Persönlichkeitsstörung auftreten.
Begleiterkrankung | Lebenszeitprävalenz |
|---|---|
Depressive Störungen | 30 - 87 % |
Essstörungen | 29 - 35 % |
ADS / ADHS | bis 60 % |
PTBS | 46 - 56 % |
Substanzmissbrauch | 64 - 66 % |
Zwangsstörungen | 16 - 25 % |
soziale Phobien | 23 - 47 % |
Panikstörungen | 31 - 48 % |
*Die Angaben beruhen auf klinischen Studien mit stationären Patienten und wurden ursprünglich vom Theodor Wenzel Werk e.V. veröffentlicht.
Ursachen: Wie entstehen Borderline-Persönlichkeitsstörungen?
Obwohl seit Jahrzehnten geforscht wird, lassen sich die genauen Ursachen für die Entstehung der Borderline-Persönlichkeitsstörung bis heute nicht eindeutig zu bestimmen. Man geht jedoch wie bei den meisten Störungen davon aus, dass es nicht den einen Faktor gibt, sondern dass eine Borderline-Persönlichkeitsstörung durch das Zusammenspiel mehrerer Faktoren entsteht (multifaktorielle Genese).
Dabei treffen anlagebedingte Faktoren (genetische Disposition) auf bestimmte Umweltfaktoren, wie zum Beispiel ein destruktives psychologisches Klima in der Ursprungsfamilie oder frühkindliche Traumata.
Ist Borderline vererbbar?
Studien haben ergeben, dass zumindest die Veranlagung zur Entwicklung einer Borderline-Persönlichkeitsstörung zu ca. 50% genetisch bedingt ist. Das bedeutet allerdings nicht, dass jemand mit der entsprechenden Erbanlage auch in jeden Fall Borderline entwickelt. Es heißt lediglich, dass es in diesem Fall eine erhöhte Anfälligkeit zur Entwicklung der Borderline-Persönlichkeitsstörung gibt, wenn noch zusätzliche Faktoren hinzukommen.
Vergleiche zwischen eineiigen und zweieiigen Zwillingen haben ergeben, dass die Wahrscheinlichkeit zur Entwicklung einer Borderline-Störung bei eineiigen Zwillingen signifikant höher ist (Torgensen et al., 2000). Da eineiige Zwillinge im Gegensatz zu zweieiigen Zwillingen exakt das gleiche Erbgut besitzen, lässt das Ergebnis auf einen definitiv vorhandenen Erbfaktor schließen.
Eine weitere Studie (Zanarini et al., 1988) hat ergeben, dass zwischen 10 und 20% der Eltern und Geschwister von Borderlinern ebenfalls an der Borderline-Persönlichkeitsstörung leiden bzw. gelitten haben. Da die Gesamtzahl der Borderline-Erkrankten in der Gesamtbevölkerung auf bei ca. 2-3 % liegt, ist das beachtlich und bedeutet eine zwischen 3 und 10 mal höhere Wahrscheinlichkeit, an Borderline zu erkranken, wenn Borderline bei den Geschwistern oder Eltern vorkommt.
Traumatische Erfahrungen in der Kindheit
Bei einem Großteil der Borderline-Erkrankten finden sich traumatische Erlebnisse in der Kindheit und Jugend. Diese können verschiedene Formen haben. Zum einen sind da die aktiven Traumatisierungen wie körperliche und seelische Gewalt sowie sexueller Missbrauch. Eine Studie von Zanarini et al. von 2002 hat ergeben, dass mehr als 50% der Borderline-Erkrankten in ihrer Kindheit sexuell missbraucht wurden. Doch Menschen können auch durch Unterlassungen traumatisiert werden.
Das ist dann der Fall, wenn das, was zur guten Entwicklung nötig gewesen wäre, nicht vorhanden war. Zum Beispiel wenn das Kind körperlich und / oder seelisch vernachlässigt wurde. Manche Borderliner kommen sogar aus Elternhäusern, in denen man sie regelrecht hat verwahrlosen lassen.
Sie wurden nicht angemessen unterstützt und gefördert. Niemand stand ihnen zur Seite und hat sie auf das Leben vorbereitet. Stattdessen mussten sie früh erwachsen werden und für sich selbst sorgen. Sie wurden mit ihren Ängsten und Nöten allein gelassen und mussten sich nicht selten sogar um die Eltern kümmern, weil diese zu tief in ihren eigenen Problemen steckten.
Die Bewältigungsstrategien, die Borderliner darauf entwickelten, sind maladaptiv. Das heißt, sie funktionieren nur sehr bedingt und verursachen hohe Folgekosten in vielen Lebensbereichen.
Invalidierende Umgebung
Validierung bedeutet "Wertschätzung". Invalidierung dementsprechend das Gegenteil, also Entwertung. Invalidierung kann ebenfalls verschiedene Formen haben. Borderline-Betroffene fühlen sich meist in der eigenen Familie und unter anderen Menschen wie ein Alien. Sie merken, dass sie anders sind, was zu großer Verunsicherung führt. Meist auf beiden Seiten.
Manche Borderliner durften in ihrer Familie ihre Gefühle nicht richtig ausdrücken, weil diese verpönt waren. Manchmal hatten die Eltern auch einfach keine Lust, sich mit den Emotionen des Kindes auseinanderzusetzen. Oft waren sie schlichtweg überfordert. In der Folge werden die Kinder für ihren Gefühlsausdruck entwertet.
- "Stell dich nicht so an."
- "Ein Junge weint nicht."
- "Du bist anstrengend."
- "Reiß dich mal zusammen."
- "Warum musst du immer so sein?"
In jedem Fall lernt das Kind, dass es mit seinen Gefühlen und Ansichten nicht in Ordnung und nicht erwünscht ist. Viele Eltern verlieren auch angesichts der starken Gefühlsausbrüche ihrer Kinder die Nerven. Da Borderliner schon bei kleinen Auslösern sehr heftige Emotionen empfinden und auch ausagieren können, bekommen sie von anderen häufig unterstellt, sie würden simulieren, wären besonders egoistisch, bedürftig oder wollten sich in den Mittelpunkt drängen.
Permanente Invalidierung in der Kindheit und Jugend führt dazu, dass Betroffene den Eindruck bekommen, mit ihnen stimme etwas nicht. Ihr Bedürfnis nach Bestätigung der eigenen Erfahrung wird immer wieder verletzt, wodurch sie später häufig sich selbst und ihrer eigenen Wahrnehmung misstrauen:
Nicht jeder Borderliner wurde misshandelt
Außerdem kommen bei weitem nicht alle Borderliner aus misshandelnden Familien. Da Borderline-Erkrankte Emotionen nicht zuletzt aufgrund der Beschaffenheit ihres Nervensystems besonders heftig erleben und dementsprechend hohe Anforderungen an die Reaktionen ihres Umfelds stellen, reichen auch "normal gute" Familienverhältnisse aus, damit sich Borderliner wie Aussätzige vorkommen.
Sie spüren, dass sie anders sind und fühlen sich von ihrem Umfeld unverstanden. Tatsächlich verstehen sie selbst oft nicht, warum sie so sind, wie sie sind. Es ist wichtig, die Gesamtheit dieser Zusammenhänge zu kennen.
Zum einen, damit die Eltern eines Borderliners nicht pauschal stigmatisiert werden. Da bekannt ist, dass überdurchschnittlich viele Borderliner in der Kindheit irgendeine Form von Missbrauch erlebt haben, ist man sonst schnell dabei, Eltern von Borderline-Erkrankten Taten zu unterstellen, die sie nicht begangen haben.
Zum anderen auch, damit kein Victim-Blaming betrieben wird, indem den Borderlinern die Schuld führ ihre Erkrankung zugesprochen wird. Sie trifft keine Schuld. Kein Borderliner der Welt hat entschieden, eine Borderline-Persönlichkeitsstörung zu entwickeln. Was jedoch beim Einzelnen liegt, ist die Verantwortung dafür, wie er oder sie mit der Erkrankung umgeht. Denn Schuld und Verantwortung sind etwas völlig anderes.
Hypersensibilität des Nervensystems
Borderliner empfinden Emotionen heftiger, als der Durchschnittsmensch. Ihr Nervensystem reagiert deutlich sensibler und fährt schneller hoch. Ist es erst einmal hochgefahren, benötigen sie viel Zeit und müssen einen großen Aufwand betreiben, um sich selbst wieder runterzubringen. Oft gelingt es nur mangelhaft.
Hier zeigen sich interessante Zusammenhänge mit der Säuglings- und Kleinkindforschung. Führende Psycho-Traumatologen wie Peter Levine weisen darauf hin, dass unser Nervensystem zum Anfang unseres Lebens nur zum Teil entwickelt ist. Ein Baby hat die Fähigkeit, sein Nervensystem selbst hochzufahren, um auf ungestillte Bedürfnisse aufmerksam zu machen.
Diese Funktion ist überlebenswichtig, da es noch vollständig davon abhängt, dass andere sich um es kümmern. Um die Erregung im Nervensystem wieder runterzufahren, benötigt es die Hilfe anderer. Meist, aber nicht immer, ist dies die Mutter.
Vielleicht ohne es zu wissen übernimmt die Mutter, indem sie das Baby wieder beruhigt, diese Funktion stellvertretend. Die beruhigende Mutter fungiert somit als ausgelagerte Erweiterung des Nervensystems des Babys und übernimmt die Funktion des Beruhigens, die das Nervensystem des Babys noch nicht selbst leisten kann.
Leider ist dieser Prozess sehr störanfällig. Klappt dieses Zusammenspiel nicht optimal, führt es häufig dazu, dass die Betroffenen als Erwachsene zwar schnell in emotionale Erregungszustände reinkommen, aber sehr schwer selbst wieder heraus. Damit ist nicht gesagt, dass hier die alleinigen Ursachen der Borderline-Persönlichkeitsstörung liegen. Es ist aber eine auffallende Parallele und sicher wert, hier weitere Forschungen anzusetzen.
Auffälligkeiten im Nervensystem von Borderlinern
Kein Gehirn gleicht dem anderen. Dennoch lassen sich häufig Zusammenhänge zwischen veränderten Strukturen oder Funktionen von bestimmten Hirnbereichen und definierten Krankheitsbildern wie der Borderline-Persönlichkeitsstörung feststellen. So haben Studien gezeigt, dass die Amygdala bei Borderlinern durchschnittlich um 13% kleiner ist, als bei gesunden Vergleichspersonen.
Darüber hinaus ergab eine Studie von Ruocco et al (2012), dass die Amygdala von Borderlinern schneller und stärker auf Reize reagiert, als dass normalerweise der Fall ist. Das könnte eine Erklärung dafür sein, warum Menschen mit einer Borderline-Persönlichkeitsstörung eine so kurze Zündschnur haben und oft schon bei Kleinigkeiten mit heftigen Emotionsausbrüchen reagieren, die andere kalt lassen würden.
In der gleichen Studie zeigte sich, dass bei Borderlinern nicht nur die Amygdala verkleinert war, sondern auch der präfrontale Cortex deutlich träger ansprach und weniger aktiv war. Während die Amygdala bestimmte emotionale Reaktionen hochfährt, hat der präfrontale Kortex unter anderem die Funktion, diese wieder herunterzufahren. Normalerweise stehen Amygdala und präfrontaler Cortex bei der Regulation bestimmter Emotionen in einem Wechselspiel und finden ein gesundes Gleichgewicht.
Bei Borderlinern ist dieses Gleichgewicht gestört. Ihre Amygdala fährt zu schnell und zu heftig hoch und wird vom präfrontalen Cortex nicht ausreichend begrenzt. Das Gehirn von Borderlinern gibt demnach zu viel Gas und vergisst dann das Bremsen.
Auch die so genannte Hypothalamus-Hypophysen-Nebennieren-Achse, die unter anderem über endokrine Regelkreise unsere Stressreaktionen steuert, reagiert bei Borderlinern laut einer Studie von Zimmermann und Choi-Kain (2009) zu heftig. Die Folge ist, dass Borderliner schon bei kleinen Anlässen in den Überlebensmodus wechseln und mit einer der vier typischen Säugetier-Stress-Reaktionen reagieren.
Die vier Säugetier-Reaktionen auf Gefahr sind:
- Kampf
- Flucht
- Erstarrung / Totstellreflex / Freezing
- sich kümmern und anschließen (tend and befriend)
Tend-and-befriend-Reaktion
Da der vierte Mechanismus (tend and befriend) kaum bekannt ist und selten erwähnt wird, hier schnell ein paar Worte dazu:
Tend and befriend ist eine Überlebensstrategie, bei der Menschen oder Tiere in Gefahrensituationen, die sie nicht alleine bewältigen können, den Kontakt zu anderen (meist Gruppen) suchen. Sie nähern sich diesen an, nehmen Kontakt auf, übernehmen selbsttätig soziale stützende Rollen in dieser Gruppe und schließen sich ihr an.
Auch das Trauma-Bonding in toxischen Beziehungen kann vermutlich als eine Form der Tend-and-befriend -Reaktion angesehen werden, bei dem sich die Betreffenden nicht mit einer externen Gruppe sondern direkt mit dem Aggressor verbinden, um ihre (emotionalen) Überlebenschancen zu erhöhen.
Nicht für jeden Menschen oder jedes Tier sind die bekannteren 3 Reaktionen auf Gefahr sinnvoll. Zumindest nicht in jeder Situation. Kampf macht nur dann Sinn, wenn ich meinem Gegner überlegen bin.
Flucht nur dann, wenn die Möglichkeit dazu besteht und ich schneller laufen kann, als der Aggressor. Erstarrung ist nur dann sinnvoll, wenn es meine Situation zum besseren wendet. Wenn ein Tier von einem anderen gestellt wird und in einen Totstellreflex fällt, wird das Raubtier manchmal unaufmerksam, wenn es seine Beute für tot hält.
Dann ergibt sich manchmal noch die Möglichkeit zur Flucht. Manche Raubtiere haben auch eine innere Sperre, As zu fressen. Wenn sie das Beutetier für tot halten, lassen sie von ihm ab. Erstarrung ist allerdings keine gute Überlebensstrategie, wenn man eine Flutwelle auf sich zukommen sieht oder sich in einer anderen Situation befindet, in der Handeln gefragt ist.
Daneben hängt viel von der eigenen Beschaffenheit ab. Tend and befriend ist eine soziale Überlebensstrategie, die in bestimmten Situationen zum Tragen kommt. Man geht davon aus, dass sie zum Teil genetisch bedingt ist und Frauen im Gegensatz zu Männern eher auf tend and befriend eingestellt sind.
Nach Taylor et al (2000) waren Stressreaktionen wie Kämpfen oder Fliehen besonders für schwangere Frauen häufig keine sinnvolle Option. In vielen Situationen hatten bzw. haben sie demnach durch tend and befriend die deutlich besseren Überlebenschancen für sich und ihre Kinder. Doch tend and befriend wird genauso von manchen Männern genutzt.
Das biopsychosoziale Modell der Entstehung von Borderline
Neben einer genetischen Veranlagung zur emotionalen Sensibilität, scheinen besonders enttäuschte Beziehungserwartungen und traumatische Erfahrungen in der Kindheit eine bedeutende Rolle bei der Entstehung der Borderline-Persönlichkeitsstörung zu spielen. Diese Zusammenhänge werden im unten stehenden Schaubild über Ursachen, Folgen und Rückwirkungen der Borderline-Persönlichkeitsstörung gut sichtbar.
Borderline-Erkrankte haben durch ihre hohe Sensibilität häufig starke Bedürfnisse nach emotionaler Unterstützung durch ihr näheres Umfeld. Dies gilt besonders für die eigene Herkunftsfamilie und in Partnerschaften. Daher reicht für viele Borderliner bereits ein normal gutes Maß an emotionaler Unterstützung nicht aus, um ihr gesteigertes Bedürfnis zu erfüllen.
So kommt es häufig dazu, dass die Beziehungserwartungen und -Bedürfnisse der Borderlinerin / des Borderliners enttäuscht werden, ohne dass hier besondere Verletzungen stattgefunden haben.
Mit diesen enttäuschten Beziehungserwartungen müssen die Borderliner dann irgendwie umgehen und Erklärungsmodelle dafür finden, die ihnen helfen, ihre frustrierenden Erfahrungen in einen verdaulichen Sinn-Kontext zu stellen. (Für tatsächliche traumatische Erfahrungen gilt dies natürlich umso mehr.)
Gestörtes Selbstkonzept bei Borderlinern
Es ist besonders für Kinder wichtig, nicht das Gefühl zu bekommen, in einer feindlichen Umwelt zu leben, der sie ausgeliefert sind. Deshalb tendieren wir bei frustrierenden oder traumatischen Erfahrungen dazu, eher uns selbst die Schuld zu geben, weil uns dies das Gefühl gibt, handlungsfähig zu sein.
Wir sehen uns dann selbst als schlecht oder fehlerhaft an, aber haben zumindest die Hoffnung, unsere Situation verbessern zu können, wenn wir an uns selbst arbeiten oder unsere Probleme in den Griff bekommen. Auf diese Weise vermeiden wir Ohnmachtsgefühle, die uns sonst lähmen würden.
Im Falle von Borderlinern führt das zu einem gestörten Selbstkonzept, das zusätzliche negative Auswirkungen sowohl auf ihre Emotionsverarbeitung und ihr Selbstbild, als auch auf ihr Verhalten in zwischenmenschlichen Beziehungen hat. Das Selbstkonzept eines Menschen umfasst verschiedene Dimensionen, die jeweils von bestimmten Grundannahmen geprägt sind.
Das typische Selbstkonzept von Borderlinern sieht ungefähr so aus:
- Scham: "Ich bin es nicht wert, gut behandelt oder geliebt zu werden."
- Schuld: "Ich bin anders als die anderen, irgendwie nicht in Ordnung. Es liegt an mir, dass ich so viele Probleme habe."
- Selbstverachtung: "Ich kann nichts, bin nichts und habe nichts zu geben." Ich bin ein Niemand."
- Erwartung von Zurückweisung: "Keiner mag mich wirklich, niemand will mich um sich haben."
- Misstrauen: "Ich kann anderen nicht vertrauen. Wenn ich mich öffne und zeige, wie ich bin, werde ich zurückgestoßen."
Diese einschränkenden Grundannahmen erfüllen viele Schutzfunktionen. Unter anderem halten sie die Erwartungen des Borderliners tief und nehmen Enttäuschungen vorweg, damit es nicht so weh tut, wenn sie tatsächlich verletzende Beziehungserfahrungen machen.
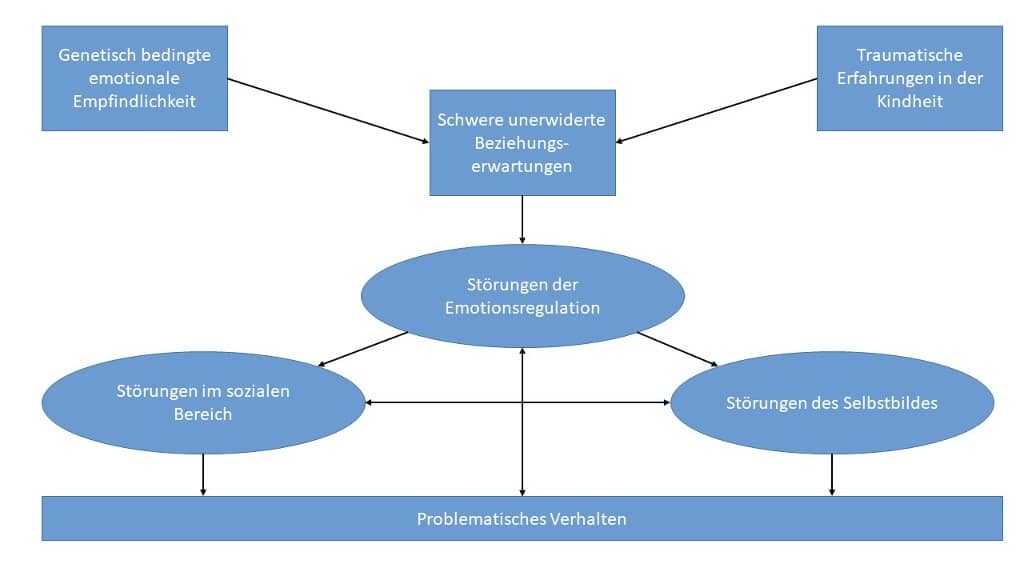
(Grafik und erläuternder Text zum biopsychosozialen Modell der Entstehung von Borderline: vergleiche Bohus & Reicherzer 2020*3)
Borderline-Test
Es existieren verschiedene Testverfahren für die Feststellung einer Borderline-Persönlichkeitsstörung. Die meisten basieren auf einem umfangreichen Interview. Die Diagnose sollte nur von ausgebildeten Fachleuten wie klinischen Psychologen oder Psychiatern gestellt werden.
Zur Selbsteinschätzung bieten sich Selbstauskunftsbögen an. Hier haben sich vor allem die von Bohus et al. entwickelten Borderline-Symptome-Listen (BSL) bewährt, die es in unterschiedlichem Umfang gibt. Sie ersetzen jedoch keine Diagnose.
Hier kannst du die entsprechenden Listen zum Borderline-Selbsttest herunterladen:
Kurzversion (BSL-23): Borderline-Symptome-Liste 23
Langversion (BSL-95: Borderline-Symptom-Liste 95
Borderline-Persönlichkeitsstil vs. Borderline-Persönlichkeitsstörung
Persönlichkeitsstile sind bestimmte Muster im Denken, Fühlen und Verhalten einer Person, die sich klar beschreiben lassen. Sie sind nicht pathologisch, können aber von den Betreffenden selbst und ihren Mitmenschen als schwierig erlebt werden. Persönlichkeitsstile unterscheiben sich von Persönlichkeitsstörungen durch den Grad ihrer Ausprägung und können fließend ineinander übergehen.
Sie können also als nicht pathologische Vorstufen von Persönlichkeitsstörungen angesehen werden. In dem Fall bedeutet Vorstufe jedoch nicht, dass sich aus einem Persönlichkeitsstil später einmal eine Persönlichkeitsstörung entwickeln muss.
Sind Borderliner Psychopathen?
Es gibt auffällige Gemeinsamkeiten zwischen Borderlinern und den ursprünglich von dem amerikanischen Psychiater Benjamin Karpmann beschriebenen "sekundären Psychopathen". Dieser beschrieb sekundäre Psychopathen (Borderliner) unter anderem als bis zu einem gewissen Maß zu Empathie und Schuldgefühlen fähig (im Gegensatz zu primären Psychopathen) und emotional hochgradig instabil.
An solchen und weiteren Überschneidungen werden die Schwächen des bisherigen Konzepts der Persönlichkeitsstörungen deutlich. Viele Experten wie der Psychologie-Professor und renommierte Narzissmus-Experte Sam Vaknin plädieren schon länger dafür, auf dieses starre Konzept zu verzichten und es durch ein flexibleres Modell zu ersetzen.
Dazu geht auch die aktuelle Fassung der Klassifikation von Krankheiten der WHO (ICD 11) über, deren aktuelle Auflage zwar im Grunde auch schon für Deutschland gilt, hier jedoch bisher so gut wie keine Anwendung findet. Das liegt auch daran, dass bisher keine für Deutschland angepasste Übersetzung und Anpassung der ICD 11 (GM = German Modification) vorliegt.
Therapie
Wer unter einer Borderline-Persönlichkeitsstörung leidet, benötigt in der Regel eine Therapie. Sei es, weil er oder sie in eine suizidale Krise geraten ist, mit der Organisation des Lebens überfordert ist, unter sozialen Problemen oder unter den eigenen Stimmungsschwankungen leidet.
Obwohl die Borderline-Persönlichkeitsstörung eine schwerwiegende psychische Erkrankung darstellt, lassen sich mit den geeigneten Methoden und erfahrenen speziell ausgebildeten Therapeutinnen und Therapeuten innerhalb eines gewissen Rahmens oft erstaunlich gute Behandlungserfolge erzielen.
Dazu muss der Einzelfall betrachtet werden. Borderliner ist nicht gleich Borderliner und verschiedene Probleme in unterschiedlichen Lebenssituationen und Phasen erfordern verschiedene Hilfsangebote.
Eine 16-jährige Borderlinerin, die von zuhause abgehauen ist und ihre Drogensucht mit Ladendiebstählen finanziert, benötigt eine andere Form der Unterstützung, als ein 35-jähriger Borderliner, der aufgrund seiner unkontrollierbaren Wutausbrüche immer wieder Probleme auf der Arbeit und in seinen Beziehungen bekommt.
Oft ist es sinnvoll, die Borderline-Persönlichkeitsstörung durch eine der bewährten "Haupttherapien" anzugehen und zusätzliche Symptome, die durch eine der typischen Begleiterkrankungen bei Borderline verursacht werden und durch problematische Bewältigungsstrategien in anderen Lebensbereichen auftreten, durch andere Methoden.
Grundsätzlich gibt es in Deutschland 5 mögliche Behandlungssettings für die Therapie und Begleitung von Borderline-Erkrankten. Je nach Situation und individuellen Bedürfnissen können sie auch kombiniert werden oder ineinander über gehen.
Zu den möglichen Behandlungs-Settings bei Borderline zählen:
- Ambulante Behandlung
- Stationäre Krisenintervention
- Stationäre Spezialbehandlung
- Teilstationäre Spezialbehandlung
- Betreuung in Wohngruppen
Für die meisten Fälle ist sicher die ambulante Therapie die am besten geeignete Behandlungsform. Neben den verschiedenen Behandlungs-Settings gibt es verschiedene gängige Therapieverfahren bei Borderline, die in Deutschland angeboten werden und sich bewährt haben. Eine der wichtigsten darunter ist die Dialektisch Behaviorale Therapie (DBT).
Dialektisch Behaviorale Therapie (DBT)
Die Dialektisch behaviorale Therapie (DBT) wurde von Marsha Linehan entwickelt und durch Martin Bohus in Deutschland eingeführt. Interessant ist, dass die Psychologin und Entwicklerin der DBT, Marsha Linehan, selbst an einer Borderline-Persönlichkeitsstörung litt.
In der Dialektisch Behavioralen Therapie wird den Borderline-Erkrankten mittels des so genannten Skills-Trainings beigebracht, wie sie innere Anspannungs- und Stresszustände frühzeitig erkennen und selbstständig reduzieren können. Daneben gibt es viele wirksame Methoden, um an den verschiedenen Baustellen der Borderline-Persönlichkeitsstörung zu arbeiten.
Nach einer gewissen Zeit kann gelingt es den Betroffenen meist, auftretenden Stresszuständen vorbeugend zu begegnen, sodass zunehmend auf Reduktionsversuche wie das Ritzen verzichtet werden kann.
Behandlungsstadien der DBT bei Borderline
Die DBT-Behandlung von Borderline-Patienten gliedert sich normalerweise in die Vorbereitung und 3 Behandlungsstadien*4:
Vorbereitung.
In der Vorbereitungsphase geht es um die genaue Diagnostik der zugrunde liegenden Borderline-Persönlichkeitsstörung und möglicher Begleit-Erkrankungen. Es werden gemeinsam Behandlungsziele festgelegt und die Patienten werden über ihre Krankheit und den Ablauf der DBT aufgeklärt. Meist wird auch ein Non-Suizid-Vertrag geschlossen.
Stadium I: Schwerwiegende Probleme im Handeln.
Im ersten Stadium der DBT bei Borderline geht es vor allem um die Behandlung lebensgefährlicher Verhaltensweisen wie Suizidversuche, schwere Selbstverletzungen, Hochrisikoverhalten und von krisenerzeugenden Verhaltensweisen, die das berufliche und soziale Leben des Borderline-Erkrankten immer wieder aus dem Gleichgewicht bringen.
Stadium II: Probleme des emotionalen Erlebens.
Im zweiten Stadium der DBT geht es darum, Verhaltensmuster zu verbessern, die den Fortschritt und die Nachhaltigkeit der Therapie gefährden. Hier werden auch die für Borderliner typischen emotionalen Probleme angegangen. dazu zählen u.a. schwerwiegende Gefühle der Einsamkeit, Verlustangst, Wut und Selbsthass.
Stadium III: Probleme der Sinnerfülltheit.
Im dritten Stadium der DBT werden Probleme der allgemeinen Lebensbejahung behandelt. Den Borderline-Erkrankten wird hier geholfen, unveränderbare belastende Aspekte ihres Lebens zu akzeptieren, soweit wie möglich Frieden mit der Vergangenheit zu schließen und sich selbst und den eigenen Schwächen gegenüber eine wohlwollende und akzeptierende Haltung einzunehmen.
Skills-Training
Skills sind nützliche Fertigkeiten. Dazu zählen im Sinne der DBT für Patienten mit einer Borderline-Persönlichkeitsstörung vor allem hilfreiche Handlungs- und Gedankenmuster, die sie dabei unterstützen, Probleme zu bewältigen, Krisen abzuschwächen oder sogar abzuwenden, überbordende Emotionen wieder einzufangen und konstruktive Alternativen für selbstschädigendes Verhalten zu finden.
Das Skills-Training findet meist als Gruppen-Training in so genannten "Skills-Gruppen" statt, bei denen sich die Borderline-Patienten mithilfe eines Therapeuten oder eines DBT-Peer-Coaches gegenseitig unterstützen und motivieren.
Borderline-Trialog und DBT-Peer-Coaching
Besonders interessant ist hier das Borderline-Trialog-Programm. Dabei werden freiwillige Borderliner, die eine DBT erfolgreich durchlaufen haben und denen es heute bedeutend besser geht, darin geschult, anderen Borderlinern mit ihrer Erfahrung und ihrem Wissen zur Seite zu stehen.
Diese freiwilligen Helfer werden DBT-Peer-Coaches genannt und ähneln in ihrer Funktion in gewissen Aspekten den Sponsoren bei den Anonymen Alkoholikern. Das Programm ersetzt keine Therapie, kann sie aber sehr erfolgreich und nachhaltig begleiten.
Das DBT-Peer-Coaching bietet viele Vorteile. Zum Beispiel fällt es vielen Borderlinern deutlich leichter, sich (ehemals) selbst Betroffenen gegenüber zu öffnen, weil sie davon ausgehen können, dass diese aus eigener Erfahrung genau wissen, wie es ihnen gerade geht.
Darüber hinaus können die DBT-Peer-Coaches als Rollenvorbild dienen und sind ein gutes Beispiel dafür, dass Veränderung zum Guten möglich ist. Auf diese Weise wird in vielen Fällen die Therapiemotivation der Borderline-Patienten erhöht, weil sie sehen, dass ein anderer bereits geschafft hat, was noch vor ihnen liegt.
Neben der DBT gibt es für Borderline-Erkrankte noch weitere geeignete Therapieverfahren. Dazu zählen in Kurzform:
Mentalisierungsbasierte Therapie (MBT)
Die Wirksamkeit der Mentalisierungsbasierten Therapie (MBT) zur Behandlung der Borderline-Persönlichkeitsstörung konnte in mehreren Studien nachgewiesen werden. Sie wurde von Anthony Bateman und Peter Fonagy entwickelt. Ziel der MBT ist es, Borderlinern zu helfen, sich selbst besser kennenzulernen und sie bei der Überwindung ihrer Schwierigkeiten im Einschätzen und Deuten der Emotionen, Absichten und Pläne anderer Menschen zu unterstützen.
So soll den Borderline-Erkrankten vor allem geholfen werden, Probleme im zwischenmenschlichen Bereich abzubauen. Hierdurch erleben sie mehr Erfolgserlebnisse, erleben Selbstwirksamkeit und führen tragfähigere Beziehungen. Auch die MBT findet zu einem großen Teil in speziellen Gruppen statt, in denen sich die einzelnen Borderliner unter therapeutischer Anleitung gegenseitig unterstützen.
Schematherapie bzw. Schemafokussierte Therapie (SFT)
Die Schematherapie wurde von Jeffrey Young zusammen mit seinen Kolleginnen Janet S. Klosko und Marjorie E. Weishaar entwickelt. Sie setzt bei den mentalen und emotionalen Erlebens-, Verarbeitungs- und Verhaltensweisen (Schemata) der Borderline-Erkrankten an und versucht, unvorteilhafte Muster der Wahrnehmung zu verändern.
Hierzu zählen beispielsweise Schemata von Verlustangst, unerfüllter kindlicher Grundbedürfnisse in der Vergangenheit oder des allgemeinen Misstrauens gegenüber anderen. Ziel der Schemafokussierten Therapie ist es, dass die behandelten Borderline-Patienten mit der Zeit einen besseren Zugang zu den "Erwachsenen-Ich-Anteilen" ihrer Persönlichkeit bekommen und diese weiter ausbauen und stärken.
Übertragungsfokussierte Therapie (TFP)
Die Übertragungsfokussierte Therapie (TFP) wurde im Ursprung von Otto F. Kernberg entwickelt. Sie geht von der psychodynamischen Annahme aus, dass während der Therapie Übertragungsreaktionen zwischen Therapeut und Patient stattfinden.
Die Therapeutin bzw. der Therapeut wird somit zur Projektionsfläche für die Mutter oder den Vater des Borderline-Patienten. Indem diese ursprünglichen Beziehungserfahrungen im therapeutischen Kontext übertragen werden, sollen sie hier auch stellvertretend bearbeitet werden können.
Familientherapie
Die Borderline-Persönlichkeitsstörung ist eng mit der Familiensituation verwoben. Wie im Abschnitt über die Entstehung der Borderline-Erkrankung bereits deutlich wurde, spielen Störungen, Traumatisierungen und enttäuschte Beziehungserwartungen in der Ursprungsfamilie der betroffenen Borderliner häufig eine wichtige Rolle bei der Entstehung der Krankheit.
Unabhängig davon wirkt sich die Borderline-Erkrankung eines Familienmitglieds durch die hohe emotionale Instabilität der Betroffenen wiederum auf die anderen Familienmitglieder aus, selbst wenn keine Traumatisierungen vorliegen.
Hier entstehen oft sich selbst verstärkende soziale Teufelskreise, die das Zusammenleben in "Borderline-Familien" stark belasten und manchmal fast unerträglich machen können. Genau hier setzt die Familientherapie an und hilft den einzelnen Mitgliedern, mehr Verständnis füreinander aufzubringen und konstruktivere Wege des Miteinanders zu finden.
Therapie der Begleiterkrankungen
Die Therapie der Begleiterkrankungen (Komorbiditäten) der Borderliner hängt von der Art der entsprechenden Krankheit ab. Hier können alle Arten von Psychotherapie genauso zum Einsatz kommen, wie medizinische Behandlung oder Psychopharmaka.
Borderline-Eltern
Viele Borderliner machen sich große Sorgen, dass sie durch ihre Erkrankung als Eltern versagen könnten und ihren Kindern schaden. Das gilt vor allem für an (werdende) Mütter mit einer Borderline-Persönlichkeitsstörung. Obwohl natürlich auch das Gegenteil vorkommt, scheinen die meisten Borderlinerinnen jedoch relativ gute Mütter zu sein.
Die meisten schaffen es, für ihre Kinder während der Schwangerschaft und oft auch danach auf Verhaltensweisen zu verzichten, die ihren Kindern schaden könnten. Meist gelingt es ihnen auch bei starken emotionalen Krisen, ihrem Kind zuliebe während der Schwangerschaft auf Zigaretten, Drogen und Alkohol zu verzichten und alles daran zu setzen, die bestmögliche Mutter für ihr Kind zu sein, die sie in ihrer Situation sein können.
Problematischer sind da häufig die Partner von Borderline-Müttern, da Borderlinerinnen aufgrund ihrer eigenen Probleme oft Beziehungspartner anziehen, um die Frauen ohne Borderline-Persönlichkeitsstörung aus guten Gründen einen weiten Bogen machen würden. Häufig handelt es sich dabei um Narzissten oder Psychopathen.
Diese Partner erschweren das Zusammenleben in der jungen Familie dann erheblich, triggern die Borderline-Mütter an ihren empfindlichsten Stellen und sind kaum ein geeignetes Vorbild, geschweige denn eine gute Vaterfigur für die Kinder.
Hilfe für Borderliner und Angehörige
Für Menschen, die an einer Borderline-Persönlichkeitsstörung leiden, gibt es heute vielseitige Hilfsangebote. Hier sind ein paar weiterführende Links für Betroffene und Angehörige. Einige betreffen die Borderline-Therapie, andere den Austausch der Betroffenen oder Angehörigen untereinander.
Schwierigkeiten in der Beziehung zu einem Borderliner?
Beziehungen mit Borderlinern können durchaus positive Aspekte haben. Zum Beispiel sind viele Borderliner sehr leidenschaftlich und begeisterungsfähig. In stabilen Momenten sind sie durchaus liebevolle Partner. Gleichzeitig ist die Beziehung zu einer Borderlinerin oder einem Borderliner auch gespickt mit großen Herausforderungen.
Besondere Schwierigkeiten macht oft die Partnerschaft mit einem Menschen, der an Borderline erkrankt ist. Aber auch Freundschaften oder Verwandtschaftsverhältnisse zu Borderlinern sind nicht einfach.
Die meisten Hilfsangebote betreffen die Erkrankten selbst. Angehörige, Freunde, Arbeitskollegen und vor allem Partner müssen sehen, wo sie bleiben. Wenn du dich selbst in einer (toxischen) Beziehung mit einem oder einer Borderline-Erkrankten befindest, kann dir ein Life-Coaching weiterhelfen.
Seit über zehn Jahren unterstütze ich Menschen in und nach toxischen Beziehungen mit Borderlinern, Narzissten und Psychopathen dabei, ihr inneres Gleichgewicht wiederzufinden und an der Beziehung und ihren Folgen persönlich zu wachsen.
Bewirb dich jetzt auf einen freien Coachingplatz:
Nur wenige Coachingplätze frei
Mein Kalender füllt sich schnell und ich kann pro Quartal nur wenige neue Klienten aufnehmen. Vereinbare jetzt ein kostenloses Vorgespräch und lerne, souverän mit Narzissten umzugehen.
Literatur:
*1 Diagnostisches und Statistisches Manual Psychischer Störungen DSM-5, Deutsche Ausgabe herausgegeben von Peter Falkai und Hans-Ulrich Wittchen, S. 908ff., Hogrefe GmbH & Co. KG, 2. korrigierte Auflage 2018
*2
Ratgeber Borderline-Störung – Informationen für Betroffene und Angehörige, Martin Bohus & Markus Reicherzer, Hogrefe GmbH & Co. KG, 2. Überarbeitete Auflage 2020
*3 Ratgeber Borderline-Störung – Informationen für Betroffene und Angehörige, Martin Bohus & Markus Reicherzer, S. 31ff., Hogrefe GmbH & Co. KG, 2. Überarbeitete Auflage 2020
*4 Ratgeber Borderline-Störung – Informationen für Betroffene und Angehörige, Martin Bohus & Markus Reicherzer, S. 68, Hogrefe GmbH & Co. KG, 2. Überarbeitete Auflage 2020
- Personality Disorders Revisited, Sam Vaknin, 1st Edition, Narcissus Publications Imprint, Prague & Skopje 2007
- Borderline Persönlichkeitsstörung: Das Selbsthilfebuch - Wie Sie die Ursachen der BPS verstehen, erfolgreich behandeln und Schritt für Schritt zu mehr Lebensqualität finden, Thomas Erlberg, Inselliebe-Verlag, Auflage 2022
- Persönlichkeitsstile - Wie man sich selbst und anderen auf die Schliche kommt, Rainer Sachse, Junfermann Verlag Paderborn 2019
- Borderline-Störungen und pathologischer Narzissmus, Otto F. Kernberg, Suhrkamp Taschenbuch Wissenschaft, 3. Auflage 1988
- Praxis Krisenintervention - Handbuch für helfende Berufe: Psychologen, Ärzte, Sozialpädagogen, Pflege- und Rettungskräfte, Oritz-Müller/Gutwinski/Gahleitner (Hrsg.), Kohlhammer Verlag, 3. überarbeitete Auflage 2021
- Schematherapie - Ein praxisorientiertes Handbuch, Jeffrey E. Young, Janet S. Klosko & Marjorie E. Weishaar, Junfermann Verlag Paderborn, 2. Auflage 2008